本記事は、人工膝関節置換術を受ける予定の方、またはご検討中の方に、術後の注意点や具体的な生活をイメージしていただければと考えご用意しました。また、人工関節手術をすすめられているものの、できれば避けたいとお考えの方には、ぜひ最後の見出し「人工関節手前の新しい選択肢」だけでもお読みいただければと思っています。日々、ひざ関節治療に従事する者として、みなさまが抱えていらっしゃる不安を少しでも軽くすることができれば幸いです。
目次
人工膝関節置換術について
はじめに、手術の概要や人工関節の耐用年数(交換頻度)など、基本的な情報をご紹介します。
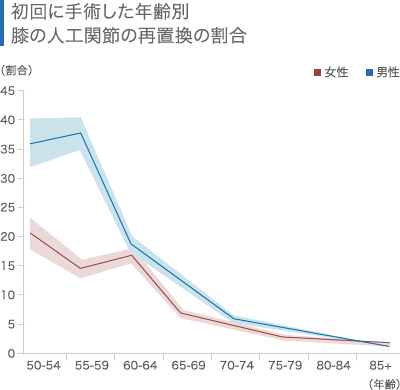
手術件数の推移
人工膝関節置換術の手術件数は年々増加傾向にあり、2004年からの10年で約2倍に伸びています[1]。これは高齢者の人口が増加したことと、手術に用いる機材や技術が進歩した結果、多くの方が安心して手術を選択できるようになったためだと考えられます。
なお、人工膝関節置換術には、関節を全て人工関節に置き換える全置換術(TKA:Total Knee Arthroplasty)と、一部のみを置き換える単顆置換術(UKA:Unicompartmental Knee Arthroplasty)がありますが、全手術件数の大半はTKAが占めます。
▶︎手術内容の詳細は「変形性膝関節症の手術【費用/タイミング/術後の生活について】」をご覧ください。
人工膝関節置換術の適応
加齢に伴う変形性膝関節症、リウマチ、ケガなどの影響でひざ関節がスムーズに動かせない(可動域が著しく制限されている)、または激しい痛みや骨の変形のせいで、歩くこと、日常生活もままならないという方に検討される手術です。いずれも症状の重い方の最終的な治療法として選ばれます。
適応外のケース
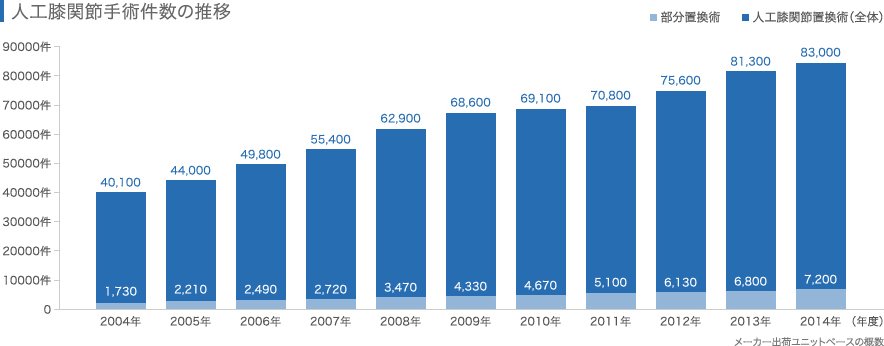
人工膝関節は使っているうちに緩んだり、劣化したりするので、一定期間で再手術が必要になります。また、初回手術時の年齢が若いほど、再手術が必要になる確率は高くなります[2]。こうしたことから、基本的には60歳に満たないような若い方にこの手術をお勧めするのは稀です。人工関節の交換手術(再置換手術)は難易度が高く、体への負担も大きいので、できるだけ交換の機会を減らしたいという意図があるのです。
また、高齢の方でも、体力や免疫力などの全身状態を考慮して、手術に耐えられないと判断される場合はご提案しません。加えて、術後の行動制限が守れない認知症の方も手術の対象にはなりません。
▶︎高齢者のリスクは「変形性膝関節症の手術の高齢者リスクを医師が分析|80代以上は要注意?」をご覧ください。
▶︎人工関節の手術以外の治療法については「変形性膝関節症の最新治療~再生医療で膝の痛みを改善」を併せてご覧ください。
人工膝関節の耐用年数
人工膝関節の耐用年数は、だいたい15年程度です。ただし、ご病状や手術後の生活状況によっては、それより短くなることもあります。例えば、手術後に体重が増えてしまったり、動きの激しいスポーツや禁じられている動作を行ったりすると、人工関節の緩みや磨耗が出やすくなり、想定よりも早期に交換が必要になります。再置換手術はそれ自体がリスクになりますので、できるだけ長持ちさせられるよう気を付けていただくことが重要です。

術後に注意すべき合併症とその予防法
人工膝関節手術の術後には、いくつか注意すべき合併症があります。リスクを回避するため、以下に示した予防法を参考に実践いただければと思います。
血栓症
人工関節手術に限りませんが、手術後は「血栓」という血の塊ができやすくなります。
人体の自己防御反応として、体のどこかが出血すると、血液が固まりやすくなる特徴がありますが、手術直後も同様です。さらに一定期間の安静を求められるため、この傾向に拍車がかかります。よって、手術後はただでさえ固まりやすい血液がより固まりやすい状態にあるということです。
血栓は自然に消えることもありますが、大きくなって下肢の血流を塞ぐこともあります。こうなると、下肢のむくみやふくらはぎの痛みを生じるようになります。
またごく稀に、この血栓が血流に乗って遠くの臓器に飛ばされることがあり、もし肺や脳に到達すると命に関わる合併症を引き起こします(これらを「肺塞栓」、「脳塞栓」と呼びます)。
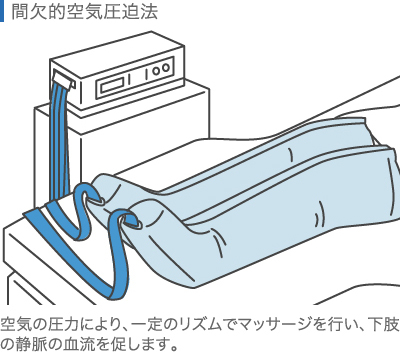
<血栓症の予防法>
- 術前は間欠的空気圧迫法を行う(下肢の血流を促進)
- 術後は早期(2〜3日後)からは足を動かすリハビリを開始
肺炎/肺水腫
手術時に行う麻酔は、肺の働きを低下させます。特に全身麻酔の場合、人工呼吸器で呼吸を管理するので、術後自力呼吸に戻るまで一時的に肺の動きが鈍くなり、これによって、肺炎や肺水腫(肺に水がたまる)といった疾患を合併することがあります。
<肺疾患の予防法>
- 術前は痰出しや深呼吸のしかたを練習/術後は積極的にこれらを実施する
- 術前に虫歯治療/術後は口腔ケアを徹底(口内の細菌が肺に入って肺炎を引き起こすため)
- 手術翌日からは、ベッド上で体位交換を積極的に行う
- 医師の許可が出たら、できるだけ離床する
感染症
人工関節は細菌に感染しやすいものです。人工関節を入れた患者さんにはよく「風邪をひかないでください」と注意を促します。というのも、ひとたび人工関節に細菌が入り込むと、関節内で大繁殖してしまうからです。細菌が繁殖してしまったら、最悪の場合、再手術で人工関節を取り除き、感染箇所を洗い流し、感染が落ち着いた時点で再度人工関節置換術を行わなければいけません。
この他にも、虫歯、胃潰瘍、水虫など、体の他の部位の感染症の影響も受けるので要注意です。
術前後はとにかく体調管理に気をつけて、全身の状態を良好に保つよう心がけてください。
<感染症の予防法>
- 虫歯や水虫などの感染症は、手術前にしっかり治療しておく
- 糖尿病や肝臓病などの持病がある場合は、術前からその管理を徹底しておく
- 術後は清潔を心がけ、手洗いうがいを欠かさない
術後の生活での注意点
術後はできるだけ膝関節に負担のかからない生活を心がけていただきたいです。そうすることが人工関節の劣化を遅らせ、その結果、再手術を先延ばしでき、痛みのない生活を長く続けられることにつながります。手術後は、以下の点に配慮した生活をしてください。
太らない
体重の増加はひざ関節の負担を増大させ、人工関節の緩みを早めます。仮に3kg減量すると、歩行時に膝にかかる負担は9kg、階段では15〜20kgもの負担を減らすことができます。食事制限や軽度な有酸素運動を通じて、少しずつでも良いので減量を心がけてください。
風邪をひかない
人工関節は感染症に弱い性質があります。人工関節が細菌に感染すると交換手術を受けなければいけなくなり、肉体的にも金銭的にも大きな負担となります。日頃から感染症予防、特に頻繁にかかりやすい風邪には要注意です。
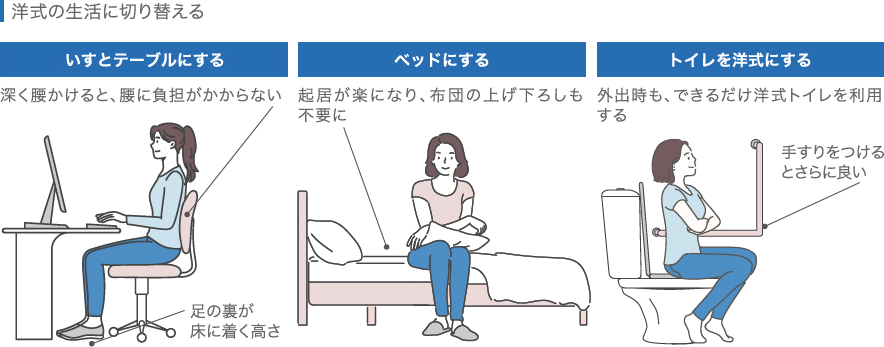
洋式の生活に切り替える
人工膝関節置換術を受けると正座が困難になります。要はひざを深く曲げる動作ができなくなるのです。畳や床に直接座る和式の生活をしてきたという方は、出来るだけ洋式の生活に変えることをお勧めします。
重い荷物は持たない
重い荷物はひざの負担になるので、なるべく手で持たないよう、カートなどを利用してください。どうしても持たなければいけない場合は、左右に分けて片側だけに負荷がかからないように配慮すると良いです。
不安定な靴は履かない
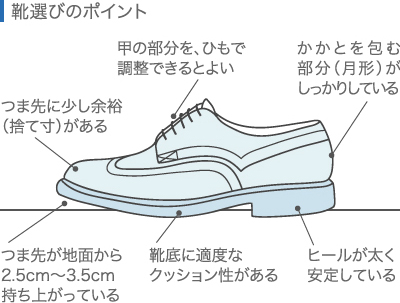
避けて欲しいのはサンダルやハイヒールの類です。
かかとを包む月形が柔らかくて足首がぐらつくような靴も避けてください。
ひざの負担になるスポーツは控える
ひざの負担になるような運動は禁物ですが、適度な運動は行っていただいて構いません。具体的にはウォーキングや水泳、サイクリングなどです。
ただし、ひざをねじったり体重がかかったりするような運動は避けてください。ジョギング、スキー、球技全般がそれにあたります。
<日常生活で配慮が望まれること>
| 注意点 | 対応方法 |
| 姿勢 | 正座やあぐらを控え、椅子に腰掛けるようにする。 |
|---|---|
| 自転車の運転 | 可能だが、坂道を登るときは自転車から降りる。 |
| 買い物 | ショッピングカートを使い、なるべく思い荷物(10kg以上)は持たない。 |
| 着替え | 椅子に腰掛けて行う |
| トイレ | 出来るだけ様式を使用する(自宅が和式の場合は洋式の便座を取り付ける)。 |
| 寝具 | 布団からベッドに切り替える。 |
| 運動 | 散歩や水泳などがお勧め(ジョギング、スキー、球技全般は避ける)。 |

人工関節手前の新しい選択肢
人工関節は痛みを根本から取り除くことができる治療法で、激しい痛みに悩む方のQOL(生活の質)の改善に大きく寄与します。その一方で、手術後は一定の行動制限や、合併症を避けるための配慮が必要になります。また、季節変動の影響も受けます。人工関節には金属部分があるので、比熱の差で寒い時期ほど違和感を感じやすいのです。
とりわけ「ひざ」の場合、満足度も股関節ほどではないのが実情です。実際、満足度を比較すると、股関節が94%なのに対して、ひざ関節だと70%程度に止まります。さらに、ひざの人工関節の場合は膝蓋骨に問題が残っており、膝立ち時に痛みを感じられる方も多くみられます。ひざの曲がる角度が制限されるのも難点の一つです。
こうしたことから、人工関節手術を躊躇される方は少なくありませんが、昨今、このような方々には「再生医療」という新しい治療法が用いられるようになりつつあります。
これまでのひざ関節治療は、ヒアルロン酸注射や服薬といった保存的治療か、手術療法という極端な2択でしたが、再生医療はその間を取り持つ「新しい保存治療」として注目されています。
従来の保存的治療で解決できなかった痛みを注射治療のみで解決できる可能性があり、人工関節のように手術や入院も不要です。
当院でもご提供しておりますので、興味のある方はぜひご相談ください。
▶︎当院の再生医療について詳しく知りたい方は「ひざの再生医療」をご覧ください
■治療後の注意点の比較
| 人工膝関節手置換術 | 再生医療 | |
| 膝に負担をかけない 生活上の配慮 |
必要 | 必要 |
| 合併症予防への配慮 | 必要 | 不要 |
| 季節変動の 影響 |
あり | なし |
| 日常生活での行動制限 | あり | なし (これまでと同じ生活が可能) |
膝の痛みのご相談をご希望の方は、はじめての来院予約からご予約いただけます。お気軽にお問い合わせください。

 コラムのポイント
コラムのポイント
- 人工膝関節置換術は、症状の重い方の最終的な治療法
- 術後には、血栓症や感染症などいくつか注意すべき合併症がある
- 人工関節手前の新しい選択肢として再生医療がおすすめ
よくある質問
変形性膝関節症で手術をした場合、手術後の生活ではどんなことに気を付ければいいですか?
手術後の生活では、膝関節に負担がかからないように心掛けましょう。
■変形性膝関節症とは?
膝関節にかかる負荷によって膝軟骨がすり減り、膝に痛みが生じる進行性の疾患です。変形性膝関節症は、膝に負荷がかかり続けることによって半月板のクッション機能が低下、軟骨も少しずつすり減り、しだいに軟骨表面が毛羽立ったような状態になります。削れた軟骨のかけらは関節液内に散らばって、関節包の内側にある滑膜を刺激します。この刺激で炎症が起こり、痛みを感じるようになるのです。
症状が進行し、膝の痛みで日常生活に支障が出てくるようになると、一般の保険診療では手術療法が勧められるようになります。
■変形性膝関節症の手術後の注意点
人工膝関節の耐用年数は15年程度と言われています。しかし、手術後の生活によっては人工関節の緩みや磨耗が出やすくなることがあり、もっと早期に交換が必要になってしまうこともあります。人工膝関節の再置換術は、それ自体がリスクになるため、できるだけ長持ちさせるような生活を送っていただくことが大切です。
■手術後にしてはいけない生活動作
下記のような動作をしないように意識して生活していただくことで、人工膝関節を長持ちさせることができます。
①動きの激しいスポーツをする
膝をねじったり体重がかかったりするような運動は、避けましょう。
【スポーツのOK・NG】
OK:ウォーキング、水泳、サイクリングなど
NG:ジョギング、スキー、球技全般など
②重い荷物を持つ
重い荷物は膝の負担になるため、なるべく手で持たずにカートなどを利用しましょう。
③膝を深く曲げる
人工膝関節置換術を受けると正座のように膝を深く曲げる動作が難しくなります。和式の生活は正座以外にも膝を深く曲げる動作が多くなるため、洋式の生活に切り替えていただくと膝への負担が減ります。
④サンダルやハイヒールを履く
足元が不安定な靴は膝の負担になるため、避けるようにしましょう。
参考
人工関節以外の新たな選択肢
「再生医療」
変形性膝関節症の方、慢性的なひざの
痛みにお悩みの方は是非ご検討ください。
関連するひざの疾患









電話から

電話受付時間 9:00 〜18:00/土日もOK
ネットから