変形性膝関節症の治療は、まず薬物療法や運動療法などの保存療法からはじめ、効果がない場合は骨切り術や人工関節置換術などの手術療法を行うことが一般的です。近年ではこれに加え、再生医療も治療の選択肢として注目を集めはじめています。
注射治療が最近効かなくなってきた気がする…膝の痛みをどうにかしたいけど手術は避けたい…。そんなお悩みをお持ちの方へ、このコラムでは変形性膝関節症の治療ごとの特徴や適応、メリット・デメリットなどについて、詳しく解説します。みなさまのお悩みに合った治療法が見つかれば幸いです。
目次
変形性膝関節症とは?
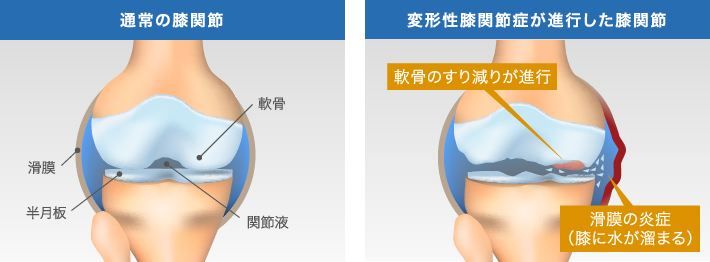
変形性膝関節症は、膝関節にかかる負荷によって、骨の表面を覆う軟骨がすり減り、膝に痛みが生じる進行性の疾患です。通常の膝関節は、軟骨と半月板が負荷を軽くするクッションのような役割を果たしていて、関節全体は関節包という袋状の組織に覆われています。その中は関節液という、関節の動きを滑らかにする液体(潤滑油)で満たされている状態です。
変形性膝関節症は、膝に負荷がかかり続けることによって半月板のクッション機能が低下し、軟骨が少しずつすり減り、しだいに軟骨表面が毛羽立ったような状態になります。削れた軟骨のかけらは関節液内に散らばって、関節包の内側にある滑膜を刺激します。この刺激で炎症が起こり、痛みを感じるようになるのです。
変形性膝関節症の原因
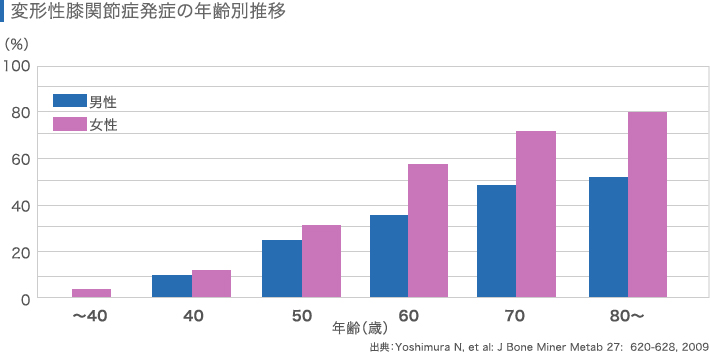
加齢によって発症することが多く、50代以降で患者さまが急増するという統計が報告されています[1]。女性の患者さまが多く、女性ホルモンや男性との筋肉量の違いなどが、発症に関係すると考えられています。
上記のように明確な原因がなく、加齢とともに膝関節の軟骨がすり減った結果生じるものを1次性の変形性膝関節症と言います。外傷や疾患などが原因で起こるものが2次性の変形性膝関節症です。2次性のものは、関節リウマチや化膿性膝関節炎、悪性骨腫瘍などの疾患や内分泌代謝疾患(ホルモンの病気)による関節破壊などが原因として挙げられます。
一次性変形性膝関節症の原因
- 加齢による関節の変化(関節軟骨のすり減りなど)
- 肥満
- 職業
- 生活環境
- 遺伝 など
二次性変形性膝関節症の原因
- 炎症性疾患
関節リウマチ、化膿性関節炎 - 腫瘍性疾患
滑膜性骨軟骨腫症、色素性絨毛結節性滑膜炎 - 外傷
靭帯損傷、半月板損傷、軟骨損傷、骨折 - 壊死性疾患
大腿骨顆部壊死 - その他
神経病性関節症、骨系統疾患、代謝・内分泌疾患 など
変形性膝関節症を予防するには?
年齢や性別に加え、下記のような方は変形性膝関節症になりやすい傾向があります。生活習慣の見直し、持病の治療などを行って体を健康に保つよう心掛けましょう。
●肥満気味である
- 毎日定期的に運動しましょう
- 栄養バランスを考えた食事を摂りましょう
- BMI22前後を目指し、体重コントロールをしましょう
BMI=体重kg ÷ (身長m)2
身長155cmの場合の目安体重
→52.86kg(BMI22)
●膝の負担が多い(スポーツ、家事、仕事など)
- 膝にどれだけ大きな負担をかけてきたか、その負担がどれだけ続いていたかが発症時期や重症度に大きく影響します。膝に負担がかかる動作はなるべく避けるように心掛けましょう
<膝の負担が多い動作>
- 長距離歩行、ランニング
- 階段の上り下り
- 正座
- しゃがみ動作と立ち上がり動作の繰り返し(スクワットも含む)
- 段差を飛び降りる
- 重い荷物を頻繁に運ぶ
など
●運動不足(膝周囲の筋肉の萎縮や硬直)
- 筋トレや膝のストレッチをして、筋力をつけ、筋肉の柔軟性を養いましょう
- トレーニングには大腿四頭筋(太もも前側の筋肉)の筋力訓練、プールでの水中歩行、適度なウォーキング(5,000歩/日程度)などが効果的です
※運動するときは転倒して骨折しないように安全な場所で行いましょう
●近親者に変形性膝関節症の人がいる
- 将来、変形性膝関節症になる可能性があるため、日頃から膝に大きな負担がかかる動作を避けましょう
- 筋トレやストレッチで発症の予防をしましょう
●糖尿病や脂質異常症、高血圧などの持病がある
- 疾患をコントロールする為の治療を医療機関でしっかりと受けましょう
●骨粗しょう症
- 医療機関で骨密度の管理と治療をしっかり受けましょう
変形性膝関節症の症状
初期に多い症状として、膝のこわばりや動き始めに違和感や痛みを感じる、一時的な痛みを繰り返すなどが挙げられます。進行期になると、膝が痛む時間が長くなり、正座やしゃがみこみが難しくなったり、階段の昇り降りがつらく感じたりと生活に支障が出始め、末期になると痛みで歩行も困難になることも多いです。
初期の頃は症状が一時的ということもあり、放置しがちです。しかし、変形性膝関節症は進行性の疾患のため、放置することで症状は少しずつ進行・悪化していきます。以前検査したときに初期症状だったという方も、症状が進行している可能性が高いです。膝の痛みが続いている、または悪化しているという場合は、以前受けたという方も改めて膝の検査を受けていただくことをおすすめします。
変形性膝関節症で大切なことは、症状の進行を遅らせることです。そのためには、まず医療機関を受診し、検査を通じて痛みの原因を突き止めた上で、早期に適切な治療を行うことが重要になります。安易な自己判断は禁物です。
当院ではMRIひざ即日診断を行っております。診断をご希望の方は、下記よりお申込みいただけます。
▷MRIひざ即日診断
| 初期 | 進行期 | 末期 |
| ・膝のこわばり ・動き始めに違和感や痛み ・一時的な痛みを繰り返す |
・痛む時間が長くなる ・正座、しゃがみこみが難しい ・階段の昇降がつらい |
・痛みで歩行が困難になる ・日常生活に支障が出る ・寝ていても痛む |
治し方① 保存療法
変形性膝関節症の治療としてまず行われるのが、保存療法です。保存療法とは「手術ではない治療法」という意味で、鎮痛薬の服用やヒアルロン酸注射、運動などがこれにあたります。
①薬物療法

薬物療法は、抗炎症や鎮痛効果のある薬の内服および患部への塗布によって、炎症と痛みを抑えます。変形性膝関節症の初期で痛みなどの症状も軽い場合は、1〜2週間程度の服用、塗布で症状がなくなることがあります。内服の疼痛治療薬は、主にロキソニン、セレコックスなどの商品名で知られるNSAIDsと、NSAIDsで痛みが引かない場合に使用される弱オピオイドの2種類があります。内服薬は、痛みの緩和に優れた効果を示しますが、副作用の心配があるため、長期間の使用は推奨されていません。
| 非ステロイド 消炎鎮痛薬 (NSAIDs) |
弱オピオイド 鎮痛薬 |
|
| 概要 | 抗炎症作用、解熱作用、鎮痛作用を有する薬物の総称 | 脳や神経に作用して、モルヒネ(一般的な麻薬)に類似した作用を示す物質の総称 |
| メリット | ・痛みに即効性がある ・手軽 |
・NSAIDが無効な場合にも効果が 期待できる ・手軽 |
| デメリット | ・消化器障害、腎障害などの副作用があるため、長期間の使用は非推奨 ・根本的な炎症はとれない |
・眠気や便秘、嘔気等の副作用が ある ・根本的な炎症はとれない |
※弱オピオイドは、麻薬指定は受けていません(強オピオイドは麻薬に分類)。
②関節腔内注射
注射薬は大きく分けると、鎮痛と炎症抑制効果のあるステロイド、軟骨を保護する作用があるヒアルロン酸の2種類があります。
ステロイドはとても強い薬で痛みへの即効性があり、海外の研究では有益な効果が3~4週間続く可能性が示唆されていますがそれ以上の持続する可能性は低く[3]、また繰り返し使用すると副作用のリスクがあるため、常用はできません。ヒアルロン酸注射は、定期的な使用によって、変形性膝関節症の痛みを緩和してくれます。しかし、変形性膝関節症が進行すると、ヒアルロン酸注射では痛みをコントロールできなくなります。
| ステロイド酸注射 | ヒアルロン酸注射 | |
| 概要 | 抗炎症と鎮痛作用によって痛みを緩和 | 膝関節への潤滑作用によって関節の動きをよくすることで、痛みを緩和 |
| メリット | 鎮痛効果に即効性がある | 定期的に打つことで、長期的にひざの痛みを緩和 |
| デメリット | 複数回の注射は非推奨 (頻回に注射することで、軟骨破壊の懸念があるため) |
症状が進行すると、痛みをコントロールできなくなる |
ヒアルロン酸とステロイド注射の違いや効果については、こちらのコラムで詳しく解説しています。
▷膝のヒアルロン酸注射はいつまで続けるべき? 効かないときの対処法
③運動療法

筋トレやストレッチなどによって足に筋力をつけ、膝への負荷を軽減する治療法です。特に太ももの前部にある筋肉(大腿四頭筋)を鍛えることで膝の安定性が高まり、痛みの軽減や変形性膝関節症の進行の予防が期待できます。運動療法の効果は、イランの大学で行われた変形性膝関節症患者を対象とした、大腿四頭筋を含む膝周りの筋肉を鍛える運動療法の臨床試験で示されています[4]。運動療法開始から効果を測定したところ、膝の痛みが大幅に軽減されただけでなく、機能障害、歩行、階段昇降、起立と、日常生活の大部分における動作の改善も顕著に見られたそうです。
ただ、運動のしすぎや、膝関節の状態に適さないような運動は逆効果になることもあるので、自宅で行う場合は必ず医師の指示に従うようにしましょう。
大腿四頭筋のおすすめトレーニング
ご自宅で簡単にできる大腿四頭筋のトレーニングを動画でご紹介します。
変形性膝関節症におすすめのトレーニング詳細については、下記コラムでご覧いただけます。
▷変形性膝関節症に効く! 室内で簡単にできる筋力トレーニング
※半月板損傷のリハビリストレッチについてはこちら。
▷半月板損傷のリハビリ【自宅でできる13の方法】
④その他の保存療法
上記以外には、物理療法や装具療法などが挙げられます。
●物理療法
患部をあたためる温熱療法や、通電を行う電気刺激療法、レーザー療法、超音波治療などの治療法です。膝関節周辺の血流が改善されることによって、痛みの緩和や運動機能の活性化が期待できます。物理療法は定期的に行い、運動療法と組み合わせることにより症状の改善が期待できますが、変形性膝関節症の症状が進行している場合は、改善が見込まれないこともあります。
●装具療法
膝サポーターや靴にインソールを装着することで、膝の負担を軽減して痛みを緩和する治療です。
足の片側が高くなっているインソールを使用する「足底板療法」では、膝への負荷を減らすことで痛みの除去や、変形性膝関節症の進行を防ぎます。O脚またはX脚で、膝の内側や外側に集中的に負荷がかかっている方に効果的な治療です。
膝サポーターは、装着することで膝を安定させ、痛みを防ぎます。ただし、膝周辺の筋力を低下させることもあるので基本的に長期にわたる使用は推奨されていません。
膝サポーターの効果については、こちらのコラムで詳しく解説しています。
▷膝サポーターは変形性膝関節症に効果的?【効果・選び方・デメリット】
治し方② 手術療法
保存療法を6ヶ月以上継続しても症状の改善が見られない場合や、膝関節の変形が進行してしまった場合は、医師が手術を勧める目安です。変形性膝関節症に対する手術としては、主に矯正骨切り術、人工膝関節置換術が選択されます。
手術療法は、保存療法では叶わなかった膝の痛みの改善が期待できる治療です。しかし、骨切り術や人工膝関節置換術は大掛かりな手術になるため、体に大きな負担がかかることがデメリットとして挙げられます。そのため、特に高齢者の方は手術治療を躊躇される方が少なくありません。
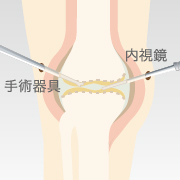
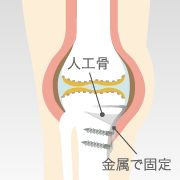
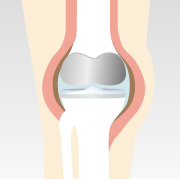
| 関節鏡視下手術 | 高位脛骨 骨切り術 |
人工膝関節 置換術 |
|
| 図解 |
|
|
|
| 概要 | 関節内に内視鏡を挿入し、軟骨のささくれや損傷した組織を除去する手術 | 脛骨の切込みへ人工骨を挿入し、金属で固定する手術 | 損傷した軟骨と骨を削り、人工パーツを設置する手術 |
| 変形性膝関節症への適応 | 初期 | 進行期 | 末期 |
| 入院期間の目安 | 数日間 | 4~5週間 | 3~4週間 |
| メリット | 体への負担が少ない | 関節が温存できる | 安定した痛み改善効果が期待できる |
| デメリット | ・効果の持続期間が短い | ・骨の癒合に3カ月以上かかる ・1年後に再手術が必要(金属の抜去) |
・インプラント周囲の感染、緩みなどの合併症のリスクがある ・屈曲可動域が制限される) |
変形性膝関節症の手術については、こちらのコラムで詳しく解説しています。
▷変形性膝関節症の手術【費用/タイミング/術後の生活について】
治し方③ 再生医療

「膝の痛みを改善したいけど、手術はできれば避けたい…」
そんな方へ次の治療の選択肢として挙げられるのが、再生医療です。一般的な保存療法は、膝の痛みを一時的に緩和することはできますが、症状の進行は止めることができません。一方、再生医療は膝の痛みを緩和するだけでなく、変形性膝関節症の症状の進行を遅らせる効果が期待できる新しい治療法です。入院せず注射だけで受けられる治療もあり、比較的体への負担が少ないことから、手術が受けられない高齢の方への有用性も期待されています。
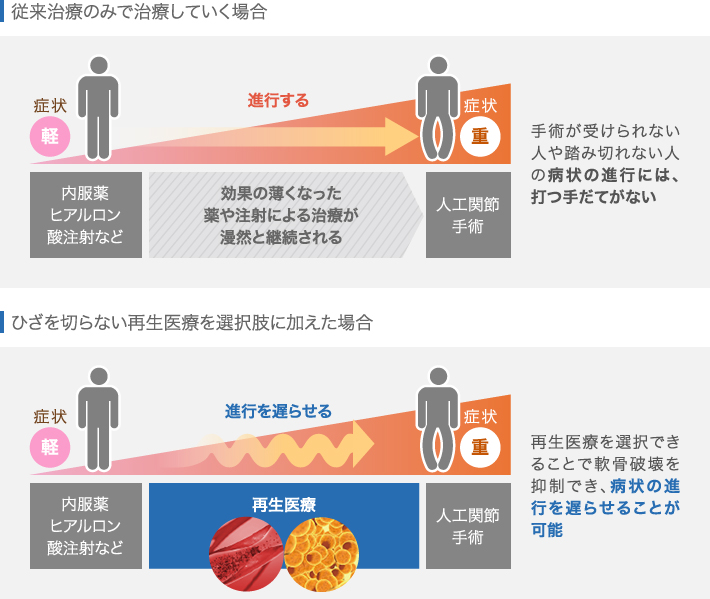
①PRP(多血小板血漿)療法
患者さま自身の血液を採取し、血小板を濃縮加工して注射する治療です。海外の研究で、血液に含まれている血小板は複数の成長因子を分泌し、軟骨や靭帯の主成分であるコラーゲンを産生したり自然治癒力を向上させる働きがあることが報告されています[5]。処置は採血と注射のみで、治療後は慢性化した関節痛の改善や、膝関節の機能向上が期待できます。変形性膝関節症に対し、ヒアルロン酸注射より高い改善効果が確認されたという研究報告も、複数見受けらえます[6][7]。
当院ではPRPをさらに高濃度にし、成長因子が一般的なPRPの2倍以上含まれている、PRP-FD注射をご提供しています。当院の症例分析では、調査当時12か月の経過フォローができた306膝において、この治療前と治療1、3、6、12ヵ月後の膝の痛みや機能改善をKOOSという評価指標で分析したところ、トータルの平均値で13.1点の改善が見られました[8]。
②培養幹細胞治療
幹細胞は、複製する能力(自己複製能)と、さまざまな細胞に分化する能力(多分化能)を持つ特殊な細胞です。培養幹細胞治療は、少量の脂肪から幹細胞を採取し、体外で培養してから患部に直接注入します。幹細胞には、炎症を鎮めたり、組織を修復する働きがあるため、膝関節の痛みや関節機能の改善が期待できます[9]。処置は脂肪の採取と注射のみです。
こちらも当院の調査当時12か月のフォロー観察ができた107膝において、治療前後をKOOSの数値で評価したところ、トータルの平均値は14.1点改善していました[8]。
| PRP療法 | 培養幹細胞治療 | |
| 概要 | 血液から血小板を濃縮加工して膝に注射 | 脂肪から幹細胞を採取・培養して膝に注射 |
| 手術 | 不要(採血、注射のみ) | 不要(脂肪採取、注射のみ) |
| 入院 | 不要 | 不要 |
| 副作用 | 少ない※ | 少ない※ |
| 治療までの期間 | 約3週間(血液採取からPRPの生成にかかる期間) | 約6週間(脂肪採取から、幹細胞の培養にかかる期間) |
| メリット | ・一般の保存治療では改善しなかった症状に対しても効果が期待できる ・有効成分による早期からの作用が期待できる |
・一般の保存治療では改善しなかった症状に対しても効果が期待できる ・細胞による長期的な作用を期待できる |
| デメリット | ・自由診療のため治療費が高額 ・治療効果が出るまで数ヶ月かかる場合がある |
・自由診療のため治療費が高額 ・治療効果が出るまで数ヶ月かかる場合がある |
※当グループの実績では、これまでのところPRP療法、培養幹細胞治療後に重篤な副作用が生じた例はありません。
PRP療法と培養幹細胞治療の違いは?
変形性膝関節症が軽度の場合は、PRP療法のみで症状が改善されることもありますが、進行期で症状が重い場合は、培養幹細胞治療がおすすめです。また、PRP治療+培養幹細胞治療を組み合わせることで、より高い治療効果が期待できます。
診察では、医師が膝の状態を詳細に確認したうえで、お一人おひとりに最適な治療法をご提案いたします。
こちらの動画では、当院が行うひざの再生医療がどのようなものか、わかりやすく解説しています。ぜひ併せてご覧ください。
PRP療法、培養幹細胞治療についての詳細は、下記コラムで解説しています。
▷PRP療法が膝の痛みに果たす役割とは?
▷ひざ関節への培養幹細胞治療の効果は?【メリットとデメリット】
再生医療の限界
従来治療にはなかった治療効果が見込める再生医療ですが、すべての人に等しく効果が期待できるわけではありません。また、自由診療で自己負担額は高額になるため、治療に躊躇される方も少なくないと思います。
「治療したけどあまり効果がなかった…」そんなことを避けるためには、治療前に検査を行い、再生医療の適応を見極めることが重要です。また適応があったとしても、膝の負担や炎症の程度は千差万別で、作用は自己修復プロセスにゆだねられますので、効果にはどうしても個人差があることをあらかじめご了承ください。
当院ではMRIひざ即日診断で事前に検査したうえで、整形外科専門医が問診・触診を行い、診断報告と合わせてお膝の状態に合った治療法をご提案いたします。
MRIひざ即日診断でわかること、検査の流れについては下記動画をご覧ください。
どんな治療をしていいかわからない、まずは膝の状態を診断してもらいたいという方にも、当院のMRIひざ即日診断はおすすめです。気になる方はぜひ一度ご相談ください。
変形性膝関節症の診察・診断
変形性膝関節症の一般的な診断方法は、問診や触診で膝の痛みや腫れ、関節の状態などを確認し、検査の結果とあわせて医師が診断します。
①問診

医師が膝の症状について細かく質問します。
膝の状態について事前にまとめておくと、診察もスムーズに進みます。
具体的な質問
・痛みを感じ始めたのはいつ頃か
・膝のどこが痛むか
・1日のうち常に痛いと感じているのか、痛くない時間もあるのか
・日常のどんなシーンでどんな痛みを感じるか など
②触診
膝の周辺を指で押して、骨や腱、筋肉の状態を確認する触診を行います。ベッドに横になってもらって膝の曲げ伸ばしなどをしていただきます。
医師が膝を触りながら診察するので、受診の際の服装は裾をまくりやすいゆったりしたズボンなどが望ましいです。
③検査
膝の内部や骨の状態を確認するため、レントゲン(X線)検査やMRI検査といった画像診断を行います。この他に、膝痛の原因疾患を特定するために、膝関節の中にある関節液という液体を抽出して内容物を確認する関節液検査を実施することもあります。
当院ではより詳細に膝の状態を診断するために、MRIひざ即日診断を行っています。
MRIとレントゲンの違いについては、こちらのコラムで詳しく解説しています。
▷膝のMRI検査で何がわかる? 知っておきたいMRIとレントゲンの違い
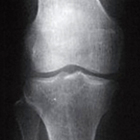
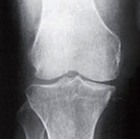
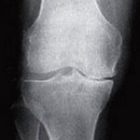
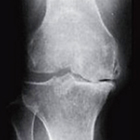
変形性膝関節症のステージ(グレード)分類
変形性膝関節症の重症度を判定するための基準として、最も一般的な指標はグレードと言われるKellgren-Laurence分類(以下KL分類)です[2]。KL分類は主に関節軟骨の減少具合と骨棘(こっきょく)の程度によって重症度を分類します。
グレードは関節の隙間の大小によって1から4まで分類されており、2以降に該当すると変形性膝関節症と診断されます。
変形性膝関節症の重症度ついてもっと詳しく知りたい方は、こちらのコラムをご覧ください。
▷変形性膝関節症の重症度(グレード)はどう決まるか
| KL-1(疑い) | KL-2(初期) | KL-3(進行期) | KL-4(末期) | |
| レントゲン 写真 |
|
|
|
|
| 膝の状態 | 骨棘、または骨硬化が見られることがある | ・膝関節の隙間が若干狭くなっている(25%以下) ・骨の変形はないが、わずかに骨棘の形成が確認できる |
・膝関節の隙間が半分以上狭くなっている(50~70%) ・骨棘の形成や骨硬化がはっきりと確認できる |
・膝関節の隙間がほとんどなくなっている(75%以上) ・大きな骨棘が形成され、骨の変形も顕著に認められる |
※骨棘:骨同士の摩擦や変形によって発生する骨のトゲのこと。
※骨硬化:軟骨下の骨が硬くなること。
まとめ:自分の希望に合った治療の選択を
ここまで、変形性膝関節症の主な治療法について解説してきました。治療ごとにそれぞれメリット・デメリットがあることがお分かりいただけたかと思います。一人ひとり生活スタイルや身体状況は異なるため、どの治療が一番いいか、ということは一概には言えません。どの治療を受けるべきか迷ったときは、ご自分が治療を受けられる上で何を最も優先したいか?という観点に立ち返って考えてみることが大切です。自分だけでは治療を決められない、もっと治療について相談したいことがあるという方は、ぜひ当クリニックまでお問い合わせください。
 コラムのポイント
コラムのポイント
- 変形性膝関節症は進行性のため、早期に適切な治療を行うことが重要
- 近年は従来の治し方に加えて再生医療が登場し、治療の選択肢が広がっている
- MRI検査で適応を見極めたうえで、後悔のない治療選びを
よくある質問
変形性膝関節症におすすめのストレッチ法はありますか?
当院おすすめのストレッチ動画をご紹介します。膝まわりや太ももの筋肉を正しくストレッチすることで、関節の曲げ伸ばしをスムーズにする効果が期待できます。
●寝たままできる膝のタオルストレッチ
膝の可動域を拡げるのに効果的なストレッチです。
準備するもの:バストタオル
1日あたりの目安:3セット
①バスタオルを使って、片足のかかとをお尻に引き寄せる(タオルが必要ない方は手を使って行いましょう)。
②止まったところで5秒間キープ(無理のない範囲で大丈夫です)。
③ ①②を5~10回繰り返す。
※膝の痛みが強い、または増している場合はストレッチを中止し、医療機関を受診してください。
変形性膝関節症におすすめのトレーニングについては、下記コラムで詳しく解説しています。
▷【動画有り】変形性膝関節症に効く! 室内で簡単にできる筋力トレーニング
変形性膝関節症の人がしてはいけない仕事はありますか?
変形性膝関節症の方は、膝に負担をかけないことが大切です。膝に負担がかかる動作の多い仕事は、極力避けていただくことをおすすめします。
●重いものを運ぶ仕事
日常的に重いものを運ぶことが多い方は、肥満の方と同じように、膝に荷物の重さが負荷としてかかってしまいます。重いものを運ぶ機会が多い、運送業や建設業などの現場仕事に従事されている方は、注意が必要です。
●膝を深く曲げる動作が多い仕事
床に座ることが多い方も膝に大きな負担がかかっています。華道や茶道、武道系の師範の方や旅館で仕事をされている方などは、正座をする機会が多いため注意が必要です。椅子に座るなど、膝へ負担をかけないための工夫を心掛けましょう。
●仕事や日常生活のご相談は、ひざ関節症クリニックへ
変形性膝関節症の場合、上記で述べたような動作は避けていただくことが望ましいですが、仕事の関係上難しいという方もいらっしゃるかと思います。当院では患者様のご職業や生活のご状況などを医師が詳しく伺ったうえで、対策や治療プランをご提案いたします。
今後、膝の痛みで仕事や生活に支障が出ないか心配、または支障が出て困っているという方は、ぜひ一度当院へご相談ください。
▷はじめてのご来院予約
参考
- [1]∧Noriko Yoshimura, et al. Prevalence of knee osteoarthritis, lumbar spondylosis, and osteoporosis in Japanese men and women: the research on osteoarthritis/osteoporosis against disability study. J Bone Miner Metab. 2009;27(5):620-8.
- [2]∧J. H. Kellgren and J. S. Lawrence. Radiological Assessment of Osteo-Arthrosis. Ann Rheum Dis; 16(4): 494–502. 1957.
- [3]∧Marshall Godwin, Martin Dawes. Intra-articular steroid injections for painful knees. Systematic review with meta-analysis. Can Fam Physician. 2004 Feb; 50: 241-8.
- [4]∧Parisa Nejati, Med J Islam Repub Iran. 2015; 29: 186. Published online 2015 Feb 25. 「The effect of exercise therapy on knee osteoarthritis: a randomized clinical trial」
- [5]∧Lubkowska A, et al. Growth factor content in PRP and their applicability in medicine. J Biol Regul Homeost Agents. 26(2 Suppl 1):3S-22S. 2012.
- [6]∧Harsh Singh, et al. Relative Efficacy of Intra-articular Injections in the Treatment of Knee Osteoarthritis: A Systematic Review and Network Meta-analysis. Am J Sports Med. 2022 Sep;50(11):3140-3148.
- [7]∧John W Belk et,al. Patients With Knee Osteoarthritis Who Receive Platelet-Rich Plasma or Bone-Marrow Aspirate Concentrate Injections Have Better Outcomes Than Patients Who Receive Hyaluronic Acid: Systematic Review and Meta-analysis. Arthroscopy. 2023 Mar 11.
- [8]∧大鶴任彦ほか. 変形性膝関節症に対するBiologic healing専門クリニックの実際とエビデンス構築. 関節外科 39(9) 945-54. 2020年9月
- [9]∧Pers YM, et al. Adipose Mesenchymal Stromal Cell-Based Therapy for Severe Osteoarthritis of the Knee: A Phase I Dose-Escalation Trial. Stem Cells Trans Med 5: 847-56. 2016.
人工関節以外の新たな選択肢
「再生医療」
変形性膝関節症の方、慢性的なひざの
痛みにお悩みの方は是非ご検討ください。
関連するひざの疾患









電話から

電話受付時間 9:00 〜18:00/土日もOK
ネットから