「昔から脚の形がO脚でコンプレックスを感じている…」
「最近、O脚がひどくなり膝に痛みや違和感が出てきた」
「自分で治せるストレッチを知りたいけれど、病院に行くべきか迷っている」
こうしたO脚に関するお悩みは、年代を問わず多くの方が抱えています。
この記事では、膝の専門医の視点から、O脚になってしまう根本的な原因をはじめ、ご自宅で安全に取り組める改善ストレッチや筋力トレーニングの方法を詳しく解説します。
ご自身のO脚が自分で治せる状態なのか、それとも早急な治療が必要なのか、本記事を通じて一緒に確認していきましょう。
目次
- O脚は自分で治せる?まずは「膝の痛み」を確認
- 姿勢や筋力低下によるO脚は改善の余地あり
- 痛むO脚は「変形性膝関節症」のサインかも
- あなたのO脚レベルは?簡単セルフチェックと症状
- O脚セルフチェックリスト(正面から確認)
- O脚の進行度と膝に現れる症状のサイン
- なぜO脚になるの?日常生活に潜む主な原因
- 原因①不良姿勢による骨盤の歪み
- 原因②加齢・運動不足による筋力低下
- 生理的なO脚と病的なO脚の違い
- 自分でできるO脚の治し方!おすすめストレッチ&筋トレ
- 【ストレッチ】股関節・太ももの柔軟性を高める
- 【筋トレ】内転筋・中殿筋を鍛えて膝を安定させる
- 日常生活での正しい歩き方と姿勢
- 痛むO脚の放置は危険!「変形性膝関節症」とは
- 膝の軟骨がすり減るメカニズム
- 悪化すると将来的に要介護のリスクも
- 痛むO脚の治療法は?注目の「再生医療」も解説
- 一般的な保存療法とその限界
- 手術療法(人工関節・骨切り術)のメリット・デメリット
- 第3の選択肢「再生医療」とは
- 病院へ行くべき?様子見と受診の目安
- 様子を見てセルフケアから始めるべき人
- 一度専門医の受診を検討すべきサイン
- まとめ:痛むO脚は放置せず、まずは専門医にご相談を
O脚は自分で治せる?まずは「膝の痛み」を確認
結論からお伝えすると、痛みがない姿勢不良によるO脚はセルフケアで改善が期待できます。しかし、すでに痛みがある場合は病的な進行を疑う必要があります。
「昔からO脚だから仕方ない」「脚の形が気になって好きな服が着られない」と、見た目のコンプレックスとしてO脚に悩まれている方は少なくありません。ご自身でストレッチやマッサージを試されている方もいらっしゃるでしょう。
O脚が自分で治せるかどうかは、その根本的な原因と「現在、膝に痛みがあるかどうか」によって今後の対応が大きく分かれます。
まずは、ご自身の膝の状態を正しく把握することが大切です。
姿勢や筋力低下によるO脚は改善の余地あり
O脚には、大きく分けて2つのタイプがあると考えられています。1つは骨そのものが変形してしまっているタイプ(構造的O脚)、もう1つは筋肉のバランス崩れや骨盤の歪みによって引き起こされるタイプ(機能的O脚)です。
後者の「機能的O脚」の場合、適切なセルフケアを取り入れることで、見た目の改善が期待できるとされています。
私たちの体は、長時間のデスクワークでの猫背、脚を組んで座るクセ、片足に体重をかけて立つクセなど、日常的な不良姿勢によって骨盤が歪みやすくなります。
骨盤が歪むと、太ももやふくらはぎの筋肉の使い方が偏り、結果として脚全体が外側に引っ張られるようにしてO脚の形になってしまうのです。
このような筋肉のアンバランスが原因である場合、硬くなった筋肉をストレッチでほぐし、弱っている筋肉(特に内ももやお尻の筋肉)を鍛えることで、関節の位置を正常な状態に近づける効果が期待できます。
ただし、いくらストレッチを頑張っても、根本的な原因である「日常生活のクセ」を見直さなければ、すぐに元の状態に戻ってしまいます。
座り方や歩き方など、日々の意識を少しずつ変えていくことが、O脚改善の重要なポイントです。
痛むO脚は「変形性膝関節症」のサインかも
一方で、O脚でお悩みの方に必ず確認していただきたいのが「膝の痛みの有無」です。
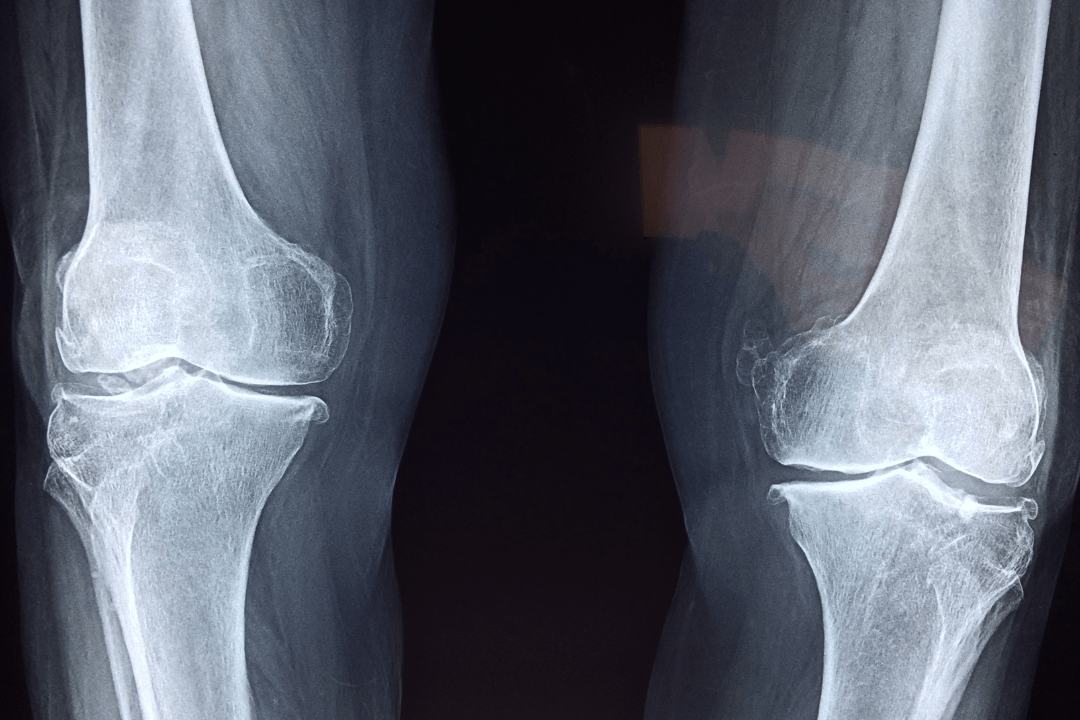
単なる見た目の問題として捉えられがちですが、O脚に「痛み」や「こわばり」「違和感」が伴う場合、膝関節の中でクッションの役割を果たす軟骨がすり減る「変形性膝関節症(へんけいせいひざかんせつしょう)」という病気が発症・進行している可能性が高いと考えられます。
O脚の状態は、膝の内側に体重の負担が極端に集中しやすい構造になっています。そのため、長年の負荷が蓄積することで内側の軟骨がすり減りやすく、進行すると骨同士が直接ぶつかって強い炎症や痛みを引き起こしてしまうのです。
▷関連記事:膝軟骨の「すり減り」は変形性膝関節症【原因と治療法について】
注意していただきたいポイント
「膝が痛いから、治すために無理にでもストレッチをしなければ」と考える方がいますが、これは危険です。
痛みを伴う段階での過度な自己流ストレッチや筋トレは、かえって関節の炎症を悪化させる原因になることがあります。「最近、歩き始めに膝がズキッとする」「階段の昇り降りが辛くなってきた」といった症状がある場合は、自己判断で無理に動かすのは控えましょう。
痛みが長引く場合や、以前よりO脚の角度がひどくなっていると感じる場合は、まずは専門医で膝関節の内部(骨や軟骨の状態)を正確に確認することが大切です。
病院に行くべきか迷う段階でも、O脚に痛みがある場合は早めの評価が重要です。「この程度で受診していいのかな?」と迷う場合でも、お気軽にまずは無料でんわ相談をご利用ください。
▶無料電話相談はこちら
あなたのO脚レベルは?簡単セルフチェックと症状
O脚のレベルは、両足の内くるぶしをつけて立った時に「左右の膝の間に指が何本入るか」で客観的にチェックすることができます。
O脚を改善するためには、まず「ご自身の現在の状態」を正しく知ることが第一歩です。見た目の変化だけでなく、膝にどのような症状が出ているかを照らし合わせることで、セルフケアで様子を見るべきか、早急に受診すべきかの判断材料になります。
O脚セルフチェックリスト(正面から確認)
まずはご自宅の鏡の前で、脚の隙間がどのくらい空いているかを確認してみましょう。リラックスした状態でまっすぐ立ち、以下の手順でチェックします。
1. つま先と、左右のかかと(内くるぶし)をピタリと揃えて立ちます。
2. その状態で、左右の「膝と膝の間」に指が何本入るかを確認します。
- ・指2本分(約3cm程度)の隙間がある
軽度のO脚の疑いがあります。この段階であれば、姿勢の改善やストレッチなどのセルフケアで、これ以上の進行を予防しやすい状態と考えられます。 - ・指3本分(約4.5cm以上)の隙間がある
中等度から重度のO脚の可能性があります。膝関節への物理的な負担がかなり大きくなっている状態です。
O脚とよく似たお悩みに「X脚」があります。X脚はO脚とは逆で、左右の膝をくっつけて立った時に「左右の内くるぶしが離れてしまう(指が入る)」状態を指します。どちらも関節への負担が偏る原因となります。
O脚の進行度と膝に現れる症状のサイン
見た目のチェックに加えて、非常に重要なのが「自覚症状」の確認です。O脚による膝への負担が蓄積し、軟骨がすり減る「変形性膝関節症」へと進行していく過程では、以下のような段階的なサインが現れます。
- ・【初期】動き始めの違和感
朝、ベッドから起き上がる時や、椅子から立ち上がる時、歩き始めの最初の数歩に「膝がこわばる」「重だるい違和感がある」といった症状が出ます。少し動かすと気にならなくなるため、放置されやすい段階です。 - ・【中期】特定の動作での痛み
初期のサインを放置すると、次第に痛みがはっきりしてきます。特に、階段の昇り降り(特に降りる時)や、長時間歩いた後に「膝の内側」が痛むようになります。湿布や痛み止めを使う日が増えてくるのがこの時期です。 - ・【重度】安静時痛・生活への大きな支障
さらに進行すると、軟骨がほとんどすり減り、骨同士が直接ぶつかるようになります。歩くのが困難になるだけでなく、正座ができない、安静にしていても膝が痛む、膝に水がたまるといった症状が現れ、日常生活に大きな支障をきたします。
ご自身の症状が「中期」以上に当てはまる場合は、無理に自己流のストレッチを続けるのではなく、早めに専門医の診断を受けることを強くお勧めします。
なぜO脚になるの?日常生活に潜む主な原因
O脚は生まれつきの骨格だけでなく、日々の「不良姿勢」や加齢による「筋力低下」が骨盤を歪ませてしまうことが主な原因です。
多くの方が「O脚は遺伝や骨格のせいだから」と諦めがちですが、実は「後天的な生活習慣」が大きく関わっています。ここでは、O脚を引き起こす代表的な原因について詳しく見ていきましょう。
原因①不良姿勢による骨盤の歪み
現代人の生活において、O脚の大きな要因と考えられているのが「不良姿勢」です。
長時間のデスクワークやスマートフォンの操作で、背中が丸まる「猫背」になっていませんか?また、椅子に座る時にいつも同じ脚を組む、立っている時に無意識に片足ばかりに体重をかけて休めの姿勢をとる、といった「日常の何気ないクセ」の積み重ねが、骨盤の歪みを引き起こします。
骨盤が本来の正しい位置からズレて後傾(後ろに倒れること)すると、連動して股関節が外側にねじれやすくなります。それに伴って脚全体の骨の並びも崩れ、膝が外側に向いてO脚の形になってしまうのです。
原因②加齢・運動不足による筋力低下
加齢や日々の運動不足による「筋力の低下」も、O脚を進行させる大きな原因となります。
私たちの脚をまっすぐ綺麗に、そして安定して支えるためには、太ももの内側にある「内転筋(ないてんきん)」や、お尻の横にある「中殿筋(ちゅうでんきん)」という筋肉が重要な役割を果たしています。
これらの筋肉は、歩く機会が減ったり年齢を重ねたりすると、特に衰えやすい部分です。内転筋や中殿筋の筋力が低下すると、脚を内側に引き寄せる力が弱まり、体重を外側だけで支えるようになります。
その結果、膝が外側にガバッと開いてしまい、O脚が定着・悪化していくと考えられています。
生理的なO脚と病的なO脚の違い
O脚には、自然な成長過程による「心配のないO脚」と、疾患が潜む「病的なO脚」があることを知っておくことが大切です。
人間の成長過程において、乳幼児期(2歳頃まで)のO脚は「生理的O脚」と呼ばれ、成長とともに自然に改善していくことが一般的です。これは過度に心配する必要はありません。
しかし、大人になってから急激にO脚が進行してきた場合や、左右非対称で「片側だけが極端に曲がっている」といった場合は注意が必要です。過去のケガによる靭帯の損傷や、骨の異常など「病的な疾患」が隠れている可能性があります。
急な変形や強い痛みを伴う場合は、セルフケアで済まさず、早めに整形外科を受診して原因を特定しましょう。
自分でできるO脚の治し方!おすすめストレッチ&筋トレ
O脚改善の第一歩は、硬くなった股関節周りの筋肉をストレッチでほぐし、弱った内ももとお尻の筋肉を筋トレで鍛えることです。
機能的O脚(筋肉のバランスや姿勢が原因のO脚)の改善には、毎日のコツコツとしたケアが欠かせません。痛みのない範囲で、ご自宅で安全に取り組めるおすすめのストレッチと筋力トレーニングをご紹介します。
【ストレッチ】股関節・太ももの柔軟性を高める
O脚の方は、股関節周りや太ももの裏側(ハムストリングス)の筋肉が硬く縮こまっている傾向があります。ここをしっかり伸ばして、関節が正しい位置に戻りやすい状態を作りましょう。
■太もも裏のストレッチ手順
1. 床やマットの上に座り、片脚をまっすぐ前に伸ばします。もう片方の脚は軽く曲げておきます。
2. 背筋を伸ばしたまま、上半身をゆっくりと前に倒していきます。
3. 太ももの裏側が気持ちよく伸びているのを感じながら、深呼吸をして20〜30秒キープします。
4. 左右の脚を入れ替えて、同様に行います。
※注意:ストレッチは反動をつけず、必ず「痛みを感じない程度の心地よい強さ(痛気持ちいい程度)」で行うようにしてください。痛みを我慢して無理に伸ばすと、かえって筋肉が硬くなったり、関節を痛めたりする原因となります。
【筋トレ】内転筋・中殿筋を鍛えて膝を安定させる
筋肉がほぐれたら、次は弱っている筋肉を鍛えて、脚をまっすぐ支える力をつけましょう。O脚改善に特に重要なのが「内転筋(内もも)」と「中殿筋(お尻の横)」です。
■椅子を使った内転筋トレーニング
1. 椅子に浅く座り、背筋を伸ばします。
2. 膝と膝の間に、丸めたタオルやクッション(またはボール)を挟みます。
3. 挟んだものを「内ももの力」でギュッと潰すように力を入れ、5秒間キープしてからゆっくり緩めます。これを10〜15回ほど繰り返します。
■寝ながらできる中殿筋トレーニング
1. 床に横向きに寝転がり、下側の脚は軽く曲げ、上側の脚はまっすぐ伸ばします。
2. 上側の脚を、真上に向かってゆっくりと持ち上げます。高く上げすぎる必要はありません。
3. その状態を数秒キープし、ゆっくりと下ろします。左右10回ずつ行いましょう。
▷関連記事:【動画有り】変形性膝関節症に効く!室内で簡単にできる筋力トレーニング
日常生活での正しい歩き方と姿勢
せっかくストレッチや筋トレをしても、日々の「歩き方」が悪ければ、すぐに元のO脚に戻ってしまいます。歩くときは、足の裏のどこに体重がかかっているかを意識することが非常に大切です。
- ・足裏全体(均等)で体重を支える
O脚の方は靴の外側ばかりがすり減りやすく、体重が外に逃げてしまいがちです。足裏全体(親指側と小指側)に均等に体重が乗るように意識して立ちましょう。 - ・かかとから着地し、母趾球で蹴り出す
足を踏み出すときは「かかと」から優しく着地し、後ろの足は親指の付け根のふくらみ(母趾球:ぼしきゅう)でしっかり地面を蹴り出すように歩きます。
この正しい歩行を心がけることで、内ももの筋肉が自然と使われるようになり、O脚の予防や改善につながっていきます。
▷関連記事:変形性膝関節症は予防できる?【歩き方・筋トレ・食事】
痛むO脚の放置は危険!「変形性膝関節症」とは
痛むO脚を放置すると、膝関節の内側に体重の負担が集中して軟骨がすり減り、将来的に自力で歩けなくなるリスクが高まります。
O脚による膝の痛みを「ただの関節痛だから」「年のせいだから」と自己判断して放置するのは、非常に危険です。膝の痛みの背後には、関節の構造が徐々に破壊されていく「変形性膝関節症」という疾患が隠れているケースが少なくありません。
ここでは、O脚がどのようにして膝を蝕んでいくのか、そのメカニズムと放置した際のリスクについて詳しく解説します。
膝の軟骨がすり減るメカニズム
私たちの膝関節の表面には、骨同士が直接ぶつからないようにクッションの役割を果たす「関節軟骨」というなめらかな組織が存在します。
正常なまっすぐの脚であれば、歩くときや立つときの体重の負担は、膝関節全体に均等に分散されます。しかし、O脚になって膝が外側に湾曲(わんきょく)すると、力学的なバランスが崩れ、体重の負担が「膝関節の内側」に極端に偏ってしまいます。
長年この状態が続くと、特定の局所(内側)ばかりに強い摩擦と圧力がかかり続け、クッションである軟骨が少しずつ摩耗し、すり減っていくのです。
一度すり減ってしまった軟骨は、髪の毛や皮膚のように自然に再生することは原則としてありません。これが「変形性膝関節症」の発症と進行のメカニズムです。
悪化すると将来的に要介護のリスクも
軟骨のすり減りがさらに進行してクッションが完全になくなると、太ももの骨(大腿骨)とすねの骨(脛骨)が直接ぶつかり合うようになります。こうなると、立ち上がる時や歩く時など、膝を少し動かすたびに激しい痛みを伴うようになります。
痛みが強くなると、人は無意識のうちに「痛い方の脚をかばう不自然な歩き方」をしてしまいます。
この動作は、膝だけでなく股関節や腰にも過度な負担をかけ、結果として腰痛や他の部位の痛みを次々と引き起こす「負のスパイラル」に陥りやすくなります。
さらに症状が悪化すると、痛みのために外出や運動を控えるようになり、足腰の筋力が急激に低下してしまいます。
最悪の場合、ご自身の力で歩くことが困難になり、将来的には車椅子や要介護の生活を余儀なくされるリスクも否定できません。だからこそ、「たかがO脚」と放置せず、痛みを感じた早い段階で適切な対策を行うことが何よりも重要なのです。
痛むO脚の治療法は?注目の「再生医療」も解説
主な治療法には「保存療法」と「手術」がありますが、近年は体への負担が少ない第3の選択肢として「切らない再生医療」も注目されています。
O脚に伴う変形性膝関節症と診断された場合、どのような治療法があるのでしょうか。ご自身のライフスタイルや痛みの程度に合わせて、納得できる治療を選ぶための知識を持っておくことが大切です。
一般的な保存療法とその限界
膝の痛みで整形外科を受診した場合、まず提案されるのが「保存療法」です。具体的には、湿布や飲み薬(消炎鎮痛剤)の処方、サポーターによる関節の保護、関節の滑りを良くするためのヒアルロン酸注射、そして太ももの筋肉を鍛えるリハビリテーションなどが挙げられます。
これらは、初期〜中期の痛みや炎症を和らげるのに有効な治療法とされています。
しかし、知っておくべき重要なポイントがあります。それは、これらの保存療法はあくまで「今ある痛みを和らげる(対症療法)」のが主な目的であり、「すり減ってしまった軟骨を元に戻す」治療ではないということです。
「痛み止めを飲みたくない」「ヒアルロン酸を打ち続けているが、すぐに痛みがぶり返す」と悩む患者様は少なくありません。軟骨のすり減りが進行している状態では、保存療法だけでは痛みの根本的な改善や、症状の進行を完全に止めるのが難しいケースがあるのが現状です。
▷関連記事:膝にヒアルロン酸を打ち続けるとどうなる?効果・限界・やめ時を医師が解説
手術療法(人工関節・骨切り術)のメリット・デメリット
保存療法を続けても改善が乏しく、激しい痛みで日常生活が困難になった場合、最終的な選択肢として「手術療法」が検討されます。
O脚による変形性膝関節症の手術には、主に「高位脛骨骨切り術(すねの骨を切ってO脚をまっすぐに矯正する手術)」や「人工膝関節置換術(傷んだ関節を取り除き、金属などの人工物に置き換える手術)」があります。
手術のメリットは、変形した関節の構造を物理的に治すため、痛みの根本的な改善が期待できる点です。
一方で、デメリットも存在します。体にメスを入れる身体的負担はもちろんのこと、数週間から長ければ数ヶ月にわたる長期間の入院とリハビリが必要になります。
また、出血や血栓、細菌による感染症などの合併症リスクもゼロではありません。「痛いのは辛いけれど、どうしても手術は避けたい」「長く仕事を休めない」とためらってしまう方が多いのも事実です。
▷関連記事:変形性膝関節症の手術【費用/タイミング/術後の入院期間】
第3の選択肢「再生医療」とは
そこで近年、「保存療法では良くならないが、手術はしたくない」と悩む方への新たな治療として注目されているのが「再生医療」です。これは、患者様ご自身の体が本来持っている「治す力」を活用して、関節の炎症を抑えたり痛みを改善したりする、これまでになかった第3の選択肢です。
治療選択肢比較表
| 治療法 | 主な目的・内容 | メリット | デメリット | 入院の有無 |
|---|---|---|---|---|
| 保存療法 (投薬・注射等) | 痛みの緩和 (対症療法) | 手軽に始められる。体への負担が少ない。 | 根本的な解決にはならず、再発や進行の恐れがある。 | 不要(通院) |
| 手術療法 (人工関節等) | 関節の物理的修復 | 痛みの根本的な改善が期待できる。 | 入院・リハビリ期間が長い。感染症などのリスク、体への負担が大きい。 | 必要 (数週間〜数ヶ月) |
| 再生医療 (PRP・ASC等) | 炎症抑制・痛みの改善 | 日帰りで可能。ご自身の組織を使うため拒絶反応リスクが低い。 | 自由診療のため費用が高額になるケースがある。 | 不要(日帰り) |
膝関節に対する代表的な再生医療には、ご自身の血液から有効成分を抽出して膝に注射する「PRP療法」や、ご自身のお腹などの脂肪から幹細胞を採取・培養して投与する「培養脂肪由来幹細胞(ASC)治療」などがあります。
これらの治療は、いずれも患者様「ご自身の血液や脂肪」を使用するため、アレルギーや拒絶反応のリスクが極めて低いと考えられています。また、大がかりな手術のように体にメスを入れる必要がなく、日帰りで治療が完結する点が大きな特徴です。
当院のように、厚生労働省に届け出を行い受理された国の認可施設でのみ提供が可能であり、比較的身体的な負担が少なく、アレルギー等のリスクも抑えられる治療法の一つです。
「いつ終わるかわからない通院をやめたい」「切らずに長引く痛みをどうにかしたい」という方は、こうした新しい治療の適応があるかどうか、一度専門の医師に相談してみるのも一つの選択です。
症状の進行度やライフスタイル、ご予算によって適した治療法は異なります。まずは専門医にご自身の状態を正しく診断してもらい、納得のいく治療方針を一緒に見つけていくことが大切です。
病院へ行くべき?様子見と受診の目安
見た目だけが気になる場合はセルフケアから始め、膝に少しでも痛みや違和感がある場合は、軟骨がすり減る前に整形外科を受診することが重要です。
「自分のO脚は自力で治せるレベルなのか、それとも病院に行くべきなのか」と迷われている方は非常に多くいます。その判断の大きな分かれ目となるのが「痛みの有無」です。ここでは、ご自身の状態に合わせて取るべきアクションの目安を整理しておきましょう。
様子を見てセルフケアから始めるべき人
現在、膝に「全く痛みや違和感がない」状態で、純粋に「見た目の改善(姿勢不良の矯正など)」だけを目的としている方は、まずはご自宅でのセルフケアから始めて様子を見ていただいて問題ありません。
本記事でご紹介した、太もも裏のストレッチや、内転筋・中殿筋を鍛える筋力トレーニング、そして日常生活での正しい歩き方をコツコツと継続してみましょう。
ただし、「早く治したいから」と痛みを我慢して過度なストレッチを行ったり、間違ったフォームで筋トレを続けたりすると、かえって関節を痛めてしまう原因になります。セルフケアはあくまで「心地よいと感じる範囲」で行うことが大切です。
一度専門医の受診を検討すべきサイン
一方で、膝に何らかの症状が現れている場合は、自己判断での放置は推奨されません。以下の項目の中で「1つでも」当てはまるものがあれば、軟骨のすり減り(変形性膝関節症)が進行しているサインの可能性があります。
■受診を検討すべきチェックリスト
- ・階段の昇り降り(特に降りる時)で膝が痛む
- ・朝の歩き始めや、椅子から立ち上がる時に膝に違和感・こわばりがある
- ・過去に比べて、O脚の曲がり具合がひどくなってきた気がする
- ・市販の湿布や痛み止めを使っているが、なかなか痛みが改善しない
「これくらいの痛みならまだ我慢できるから」と受診を先延ばしにする方がいらっしゃいますが、軟骨は一度すり減ると元には戻りません。症状が軽い段階で専門医を受診し、ご自身の膝関節の内部(骨や軟骨の状態)がどうなっているかを正確に把握することが、将来の歩行を守るための大切な一歩となります。
まとめ:痛むO脚は放置せず、まずは専門医にご相談を
本記事で解説してきた通り、O脚は単なる見た目の問題だけではありません。
「膝の痛み」を伴うO脚を放置してしまうと、関節の軟骨がすり減る「変形性膝関節症」へと進行し、将来の歩行に大きな支障をきたすリスクが潜んでいます。
膝の痛みが強くなってきたからといって、「もう歳だから仕方ない」「治すには手術しかないと言われたから、痛みを我慢するしかない」と諦めてしまう必要はありません。
近年は医療技術が大きく進歩しており、大がかりな手術で体にメスを入れずとも、ご自身の治癒力を活かして痛みを改善に導く「再生医療」という新しい選択肢も広がっています。
痛みを根本から改善し、ご自身の足で長く歩き続けるためには、「現在の軟骨のすり減り具合」や「痛みの本当の原因」といった、ご自身の膝の状態を正確に知ることが適切な治療の第一歩です。
当院では、待ち時間なく膝の詳細な状態がわかる「MRIひざ即日診断」を実施しております。
O脚は見た目だけでなく、将来的に膝の痛みにつながる可能性があります。
特に痛みがある場合は一度状態を確認することが大切です。
ひざ関節症クリニックでは無料電話相談を受け付けていますので、お気軽にお問い合わせください。
人工関節以外の新たな選択肢
「再生医療」
変形性膝関節症の方、慢性的なひざの
痛みにお悩みの方は是非ご検討ください。









電話から

電話受付時間 9:00 〜18:00/土日もOK
ネットから